Reflexo Bulbocavernoso em Monitorização Intra-operatória
- Edrin Vicente
- 27 de fev. de 2025
- 10 min de leitura
Atualizado: 27 de out. de 2025
Diferente de outros resumos que publiquei nesse blog, nessa página procurei organizar uma lista extensa de referências e incluir um questionário de auto-avaliação anônima ao final da página, cujo propósito é exercitar a evocação dos conceitos e melhorar a fixação de maneira análoga ao estudo usando o "Cornell Note Taking system", que se baseia em anotar todo conteúdo estudado em 3 categorias (perguntas, respostas e sumário) e estudar revisando as perguntas e ocultando as respostas e sumário.
Uma maneira mais "preguiçosa" de adotar o método é fazer upload de artigos ou capítulos de livro a ferramentas como o ChatGPT ou DeepSeek com o prompt: "Crie anotações no formato "Cornell note taking system" para o documento anexo, dividindo a página em secções "cue", "note" e "summary".
O reflexo bulbocavernoso (RBC) avalia função de estruturas envolvidas no controle somático de esfíncteres e ereção em cone medular e vias aferentes e eferentes de segmentos S2 a S4 na cauda equina.
Exemplos de procedimentos em que estas estruturas estão sob risco:
Cirurgias para medula ancorada (lipoma de cone, lipomielomeningocele)
Descompressão ou fusão de coluna lombar com radiculopatia S2-S4 (até 17.1% [273/1592] de retenção urinária no PO) (Golubovsky et al., 2018)
Ressecção de tumores de cone, cauda equina, regiões pélvica ou sacral
Fraturas de região lombossacral
A técnica também pode ser usada para mapeamento de raízes sensitivas S2-S4 (Kothbauer and Deletis, 2010), que, ao serem estimuladas, evocam resposta reflexa na latência de RBC e resposta direta de latência curta se a alça eferente está intacta.
Via avaliada pelo RBC
Aferência (S2-S3): Mucosa e pele de região genitoperineal e anal através de nervo pudendo (ramos dorsal do pênis/clítoris). Fibras A delta com velocidade de 30m/s (Bradley et al., 1984).
“In most patients, the bilateral S2 and S3 roots (more rarely S1) convey the sensory nerve action potentials”(Skinner and Vodušek, 2014)
Cone medular: aferências fazem sinapse, sujeita a modulação supra-segmentar, com motoneurônios do núcleo de Onuf no corno anterior dos segmentos S2 e S3 (Schellino et al., 2020), próximos a coluna intermediolateral parassimpática, e seus axônios somáticos seguem por raízes ventrais na cauda equina.
Embora não estejam envolvidas no RBC, fibras parassimpáticas que irão formar nervos esplâncnicos e integrar o plexo hipogástrico inferior correm junto das fibras somáticas oriundas do núcleo de Onuf em seu trajeto na cauda equina, permitindo usar o RBC como "representante" de uma estrutura autonômica adjacente.
"Because parasympathetic fibers are intimately associated with somatic sacral roots of the cauda equina, BCR (among other tests like EAS MEP) affords surrogate testing of major bowel, bladder, and sexual vegetative functions (Vodušek and Deletis, 2008)"
Eferência: nervo pudendo (S2-S4), ramo perineal: isquiocavernoso (ou eretor do clítoris), bulbocavernoso, transverso superficial do períneo, esfínter uretral externo (na porção membranosa da uretra); ramo retal inferior: esfíncter anal externo; nervo elevador do ânus (S3-S4): músculo elevador do ânus.


Técnica de registro
É um reflexo oligossináptico, mediado por motoneurônios de Onuf, com perfil de supressão por anestésicos inalatórios similar ao de potenciais motores, portanto é essencial evitar agentes inalatórios.
No intra-operatório, uma resposta reflexa precoce (entre 30 e 35ms) é consistentemente observada e não está sujeita a habituação, mesmo com estimulação frequente.
"In the operating room, the early response (30 to 35 milliseconds in adults) is more constantly seen and is remarkable for its lack of habituation (Ertekin and Reel, 1976; Siroky, 1979; Vodusek, 1990)"
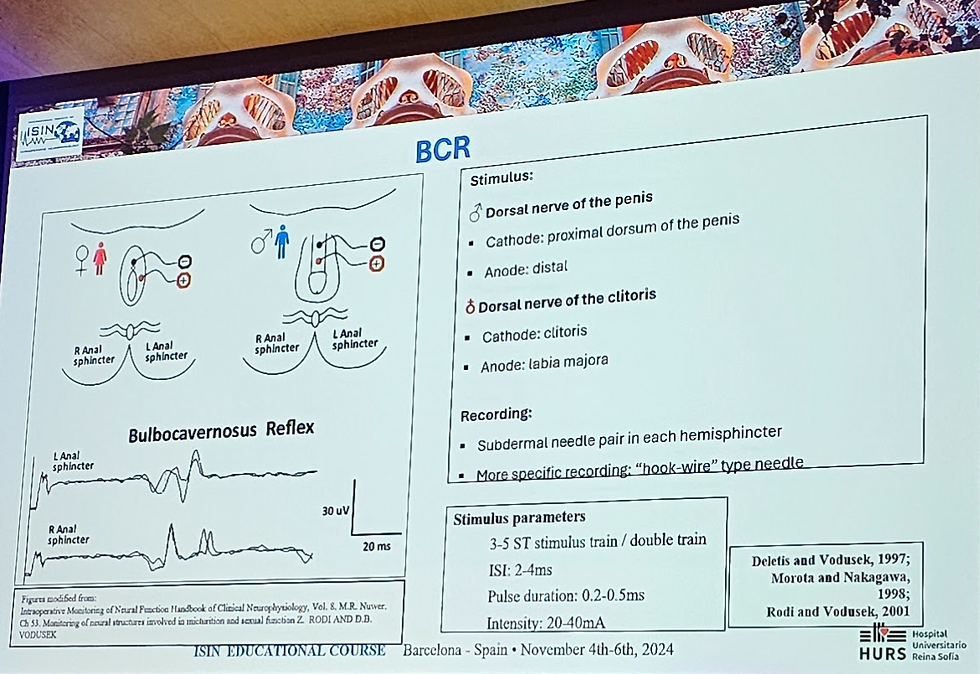
Posicionamento da estimulação: o mais comum é posicionar eletrodos para estimulação bilateral, com cátodo na linha média (dorso do pênis proximal ou clítoris) e ânodo distal no pênis ou lábios maiores, porém o reflexo tem lateralidade.

A estimulação unilateral do pudendo produz resposta precoce (30-35ms) em esfíncter anal ipsilateral. Pode-se tentar evocar resposta lateralizada com cátodos posicionados a 10 e 2 horas lateralmente à base do pênis ou clítoris,mas nas intensidades habitualmente usadas é muito difícil restringir o estímulo unilateralmente.

Outra variante pode ser chamada de BCR trans-uretral (tu-BCR) (Hayashi et al., 2022). Em estudo com 24 mulheres, a tu-BCR teve sucesso em 87.5%, versus 66.7% para c-BCR (convencional). Na tu-BCR, a estimulação trans-uretral é feita por eletrodo em sonda vesical, com trem simples de 4 pulsos, e captação em esfíncter anal.

A estimulação uretral também pode evocar um componente tardio no bulbocavernoso, a 70-80ms, que pode refletir aferências viscerais (Dick et al., 1974).


Parâmetros de estimulação: Deletis e Vodusek (Neurosurgery 1997), em trabalho com 119 pacientes, obtiveram boa reprodutibilidade ao evitar inalatórios e estimulação com eletrodos de superfície em dorsal do pênis ou cátodo em clítoris e ânodo em lábios maiores adjacentes, com trem de 2 pulsos, 0.5ms de largura, ISI 3ms, intensidade de 20mA, repetidos a 2.3Hz.
Skinner e Vodusek (Skinner and Vodušek, 2014) obtiveram BCR em 94% de 100 casos consecutivos usando multipulso (5-50mA, largura 500mcs, 4 pulsos, ISI 3ms, ora com duplo trem a intervalo de 150-250) e dando atenção especial a posicionamento de eletrodos de captação.
Morota (Morota, 2019), em 164 cirurgias (idades de 12 dias a 22 anos, mediana de 5 meses) obteve RBC em 90.9% com trem de 5 pulsos bifásicos, IPI 2ms, largura de 0.5ms, repetidos a 2.3-4.3Hz, em intensidades de 20-45mA.
Hwang (Hwang et al., 2017) estudou parâmetros ótimos em 12 crianças com menos de 24 meses submetidas a cirurgia de medula presa que foram testadas com 9 diferentes combinações de 3 parâmetros. Os parâmetros mais eficazes foram 8 pulsos bifásicos com IPI de 5ms e largura de 75µs.
Combinações testadas por Hwang: Número de pulsos (4 ou 8), IPI (1, 2, 5), polaridade (mono ou bifásico) e avaliados com base na amplitude média de 10 respostas em relação à amplitude máxima de cada indivíduo em qualquer condição. Todos usaram largura de pulso de 75µs e não detalharam a faixa de intensidades de estímulo, apenas afirmando que foi mantida em valores submáximos.
Cuidados com posicionamento de eletrodos de captação e sua fixação:
Captação em Esfíncter anal externo
Introduzir agulhas subdérmicas longas (22mm) não-teflonadas 1cm lateralmente ao orifício anal, na pele glabra não queratinizada da borda, paralelamente ao canal anal, até profundidade média de 22 a 25mm, com atenção à súbita resistência que se pode sentir ao atravessar o músculo, que é bastante delgado (Rodi and Vodusek, 2001).
As fibras subcutâneas do esfíncter anal externo (EAS), que ficam a poucos mm da pele, frequentemente tem atividade tônica constante. Esse "leve recrutamento" não significa que a anestesia está superficial, não chega a prejudicar a identificação de descargas neurotônicas e pode mesmo facilitar a obtenção do RBC.
(Skinner and Vodušek, 2014): "The subcutaneous EAS, in particular, is tonically active and may remain so during surgery in some patients.Such low-level “recruitment” does not infer insufficient anesthesia, does not interfere with identification of injury activity, and may facilitate BCR recording"
O uso de agulhas teflonadas (ou hookwires) não traz vantagens relevantes e traz risco maior de falhar na captação.
(Skinner and Vodušek, 2014): "The muscle is thin; hook wires or shaft-insulated monopolar EMG wires offer little advantage and may be problematic if only the insulated shaft contacts the muscle (Otherwise, see the stimulated implantation of shaft-insulated wires per Rodi and Vodusek, 2001.)."
Para confirmar o posicionamento, pode-se usar estimulação e observar contração ao aplicar, por exemplo, trens repetitivos a 2.3 Hz de 4 pulsos com 10mA e ISI de 4ms (Rodi and Vodusek, 2001).
Para fixar, sugerem usar Tegaderm para garantir o máximo contato com a pele pregueada e pilosidades da região.
Captação em esfíncter uretral externo e outros músculos do pudendo
No MGH da Harvard MS sugerem também captação em esfíncter uretral usando eletrodo especial. Ricardo Ferreira sugere também captação em transverso superficial do períneo. As captações adicionais, além de garantirem redundância em caso de deslocamento de eletrodos do esfíncter anal, tem potencial de aumentarem a sensibilidade e especificidade da interpretação, especialmente se incontinência urinária é um risco relevante (no caso de eletrodo em esfínceter uretral).

Avaliação de resposta e critérios de alarme:
O desaparecimento de uma resposta que previamente estava estável e reprodutível, sem mudanças em regime anestésico ou perfusão, especialmente em um contexto cirúrgico de risco, deve ser considerada sinal de alarme.
Parâmetros de latência não são confiáveis ao se usar trem de pulsos.
(Skinner and Vodušek, 2014): “Under the constraint of train stimulation, alerts are not based on latency measurements”.
Manter atenção a queda em amplitude ou redução significativa de complexidade (redução de fases ou duração) e correlacionar ao tempo cirúrgico.
(Skinner and Vodušek, 2014): "Significant (albeit subjective) diminished waveform complexity (decreased duration and turn count) may forewarn that signal disappearance is imminent or may indicate an incomplete degree of conduction block within the reflex circuit. Baseline crossings of recruited EMG (turn count) estimate the number of discharging motor units (Nandekar et al., 1986). Similarly, the number of entrained pudendal neurons may be very roughly estimated by complexity of the BCR."
Morota (Morota, 2019) estudou critérios de alarme em 164 cirurgias de lipoma de cone, com BCR obtido em 149 cirurgias (90.9%) e complicações urinárias observadas em 8, sendo 2 no grupo em que amplitude caiu a 25 e 50% da basal (isso ocorreu em 18 cirurgias) e 6 no grupo em que caiu abaixo de 25% da basal (esse grau de queda foi observado em 13 cirurgias, com resposta abolida em 5 desses). No grupo em que a amplitude permaneceu acima de 50% da basal (118 cirurgias) não houve nenhuma complicação urinária.
Com as regras de interpretação da tabela abaixo sobre os dados de Morota, mesmo com quedas de amplitude abaixo de 25% da basal, se o RBC não estiver abolido, o VPP é ainda baixo (13%) e só se pode interpretar com relativa segurança abolição de resposta como critério de alarme (VPP 100%) e preservação de resposta acima de 50% como critério de integridade (VPN 100%).
Não esquecer, no entanto, a advertência de Skinner: "As with other modalities, including MEP, occasional false positive reports of lost BCR are inevitable (Sala et al., 2000)."

Potencial de prever prognóstico e reverter lesão incipiente
No trabalho já citado de Skinner (Skinner and Vodušek, 2014), são discutidos 3 casos que ilustram o potencial de reverter lesão incipiente ao monitorizar o RBC.
Em crianças: Cha (Cha et al., 2018) avaliou a sensibilidade e especificidade de perdas do RBC se correlacionarem a piora de função miccional em 106 crianças acompanhadas por 6 meses após cirurgia por medula ancorada (o mais comum por Lipoma e 16 tinham lipomielomeningocele). Os pacientes tinham média de 3.3 anos de idade, em 15 houve perda do BCR e em 14 houve piora da função miccional. A sensibilidade do BCR foi 35.7% e especificidade 88.5%, mas ao excluir os com lipomielomeningocele, a especificadade foi maior (93.4%).
Em adultos: Choi (Choi et al., 2022) estudou 63 adultos submetidos a cirurgias por tumores em região lombossacral e os acompanhou por 6 meses. O RBC desapareceu em 3 pacientes e todos esses tiveram dificuldade na micção no PO que persistiu por 6 meses. Entre aqueles com BCR preservado, dificuldades no PO ocorreram em 11.7%, após 3 meses em 6.7% e após 6 meses em 0%. O mesmo autor acompanhou por 6 meses 153 pacientes submetidos a fusão lombar posterior. O RBC desapareceu em 2 pacientes e todos esses tiveram dificuldade na micção no PO que persistiu por 6 meses. Entre aqueles com BCR preservado, dificuldades no PO ocorreram em 10.6%, após 3 meses em 6.0% e após 6 meses em 0%.
Exemplos de registro:

Referências:
Bradley, W.E., Lin, J.T., Johnson, B., 1984. Measurement of the conduction velocity of the dorsal nerve of the penis. J. Urol. 131, 1127–1129. https://doi.org/10.1016/s0022-5347(17)50841-1
Cha, S., Wang, K.-C., Park, K., Shin, H.-I., Lee, J.Y., Chong, S., Kim, K., 2018. Predictive value of intraoperative bulbocavernosus reflex during untethering surgery for post-operative voiding function. Clin. Neurophysiol. Off. J. Int. Fed. Clin. Neurophysiol. 129, 2594–2601. https://doi.org/10.1016/j.clinph.2018.09.026
Choi, J., Kim, J.-S., Hyun, S.-J., Kim, K.-J., Park, K.S., 2022. Efficacy of intraoperative bulbocavernosus reflex monitoring for the prediction of postoperative voiding function in adult patients with lumbosacral spinal tumor. J Clin Monit Comput 36, 493–499. https://doi.org/10.1007/s10877-021-00678-0
Choi, J., Kim, J.-S., Hyun, S.-J., Kim, K.-J., Kim, H.-J., Deletis, V., Park, K.S., 2022. Intraoperative bulbocavernosus reflex monitoring in posterior lumbar fusion surgery. Clin Neurophysiol 144, 59–66. https://doi.org/10.1016/j.clinph.2022.09.020
Deletis, V., Vodusek, D.B., 1997. Intraoperative recording of the bulbocavernosus reflex. Neurosurgery 40, 88–92; discussion 92-93. https://doi.org/10.1097/00006123-199701000-00019
Dick, H.C., Bradley, W.E., Brantley Scott, F., Timm, G.W., 1974. Pudendal sexual reflexes. Urology 3, 376–379. https://doi.org/10.1016/S0090-4295(74)80129-9
Golubovsky, J.L., Ilyas, H., Chen, J., Tanenbaum, J.E., Mroz, T.E., Steinmetz, M.P., 2018. Risk factors and associated complications for postoperative urinary retention after lumbar surgery for lumbar spinal stenosis. Spine J 18, 1533–1539. https://doi.org/10.1016/j.spinee.2018.01.022
Guo, L., Holdefer, R.N., Kothbauer, K.F., 2022. Monitoring spinal surgery for extramedullary tumors and fractures, in: Handbook of Clinical Neurology. Elsevier, pp. 245–255. https://doi.org/10.1016/B978-0-12-819826-1.00006-5
Hayashi, H., Shinjo, T., Takatani, T., Shigematsu, H., Uemura, K., Oi, A., Kawasaki, S., Kawaguchi, M., 2022. Transurethral electrical stimulation for intraoperative bulbocavernosus reflex monitoring during spine surgery in females. Clin. Neurophysiol. Off. J. Int. Fed. Clin. Neurophysiol. 141, 9–14. https://doi.org/10.1016/j.clinph.2022.06.009
Hwang, H., Wang, K.-C., Bang, M.S., Shin, H.-I., Kim, S.-K., Phi, J.H., Lee, J.Y., Choi, J., Cha, S., Kim, K., 2017. Optimal stimulation parameters for intraoperative bulbocavernosus reflex in infants. J. Neurosurg. Pediatr. 20, 464–470. https://doi.org/10.3171/2017.6.PEDS16664
Kothbauer, K.F., Deletis, V., 2010. Intraoperative neurophysiology of the conus medullaris and cauda equina. Childs Nerv. Syst. ChNS Off. J. Int. Soc. Pediatr. Neurosurg. 26, 247–253. https://doi.org/10.1007/s00381-009-1020-6
Morota, N., 2019. Intraoperative neurophysiological monitoring of the bulbocavernosus reflex during surgery for conus spinal lipoma: what are the warning criteria? J. Neurosurg. Pediatr. 23, 639–647. https://doi.org/10.3171/2018.12.PEDS18535
Rodi, Z., Vodusek, D.B., 2001. Intraoperative monitoring of the bulbocavernosus reflex: the method and its problems. Clin. Neurophysiol. Off. J. Int. Fed. Clin. Neurophysiol. 112, 879–883. https://doi.org/10.1016/s1388-2457(01)00500-4
Schellino, R., Boido, M., Vercelli, A., 2020. The Dual Nature of Onuf’s Nucleus: Neuroanatomical Features and Peculiarities, in Health and Disease. Front. Neuroanat. 14. https://doi.org/10.3389/fnana.2020.572013
Skinner, S.A., Vodušek, D.B., 2014. Intraoperative recording of the bulbocavernosus reflex. J. Clin. Neurophysiol. Off. Publ. Am. Electroencephalogr. Soc. 31, 313–322. https://doi.org/10.1097/WNP.0000000000000054
Vodušek, D.B., Deletis, V., 2008. Sacral roots and nerves, and monitoring for neuro‐urologic procedures, in: Handbook of Clinical Neurophysiology. Elsevier, pp. 423–433. https://doi.org/10.1016/S1567-4231(07)08029-X
Open evidence: Question 1
Responda o Quiz sobre Reflexo Bulbocavernoso em MNIO. Não coletamos suas respostas. Após cada clique, a resposta com a respectiva referência é exibida.
Caso queira fazer alguma sugestão ou ser notificado quando novos questionários ou resumos na área de MNIO forem disponibilizados, informe seu nome, email e fone no formulário ao final dessa página.





Comentários